Síndrome de Corazón en verano: ¿qué es y qué debes saber?
El aumento de las temperaturas, la modificación de rutinas y ciertos excesos veraniegos pueden derivar en un trastorno cardíaco conocido como Síndrome de Corazón en verano. En este artículo encontrarás de qué se trata, cuáles son sus síntomas y los factores de riesgo, cómo prevenirlo y qué hacer en caso de emergencia.
¿Qué es el Síndrome de Corazón en verano?
El Síndrome de Corazón en verano agrupa una serie de alteraciones cardiacas transitorias que suelen manifestarse durante los meses de calor, las vacaciones o fines de semana largos. Aunque habitualmente se asocia al abuso de alcohol en periodos festivos, también intervienen otros factores propios del verano: deshidratación, cambios bruscos de actividad física, mayor ingesta de comidas copiosas y la exposición prolongada a altas temperaturas.
- Abuso de alcohol y fatiga: El exceso de alcohol, combinado con jornadas distendidas y cambios en los horarios de sueño, favorece los episodios de palpitaciones, arritmias (como fibrilación auricular) y dolor torácico. fundaciondelcorazon.com
- Efectos del calor en el sistema cardiovascular: El calor extremo produce vasodilatación y disminución de la presión arterial, lo que aumenta la frecuencia cardiaca para compensar y puede descompensar a pacientes con cardiopatías previas. fundaciondelcorazon.com
- Deshidratación y cambio de hábitos: La menor ingesta de líquidos, el sudor excesivo y dietas ricas en grasas y sal pueden elevar el riesgo de descompensaciones en personas con insuficiencia cardíaca o hipertensión. fundaciondelcorazon.com
Aunque el síndrome puede presentarse en personas sin antecedentes cardiológicos, su aparición en individuos mayores de 30–40 años (más frecuentes en hombres) debe valorarse rápidamente para descartar un síndrome coronario agudo o arritmia de alto riesgo.

Síntomas y factores de riesgo
Síntomas habituales
- Palpitaciones y taquicardia: Sensación de latidos rápidos o irregulares que pueden aparecer de forma repentina.
- Disnea o falta de aire: Dificultad para respirar, incluso en reposo, por la incapacidad del corazón para adaptarse a las exigencias de la circulación sanguínea en calor intenso.
- Dolor o presión en el pecho: Molestias retroesternales que pueden irradiarse al brazo izquierdo o mandíbula, similares a un infarto.
- Mareo o síncope: Pérdida de conciencia breve derivada de la hipotensión y la mala perfusión cerebral.
En ocasiones, estos síntomas se resuelven al moderar la exposición al calor o cesar el consumo de alcohol. Sin embargo, si persisten más de 30 minutos o van acompañados de sudor frío y náuseas, deben considerarse signos de alarma. quironsalud.com
Factores de riesgo
- Consumo excesivo de alcohol en vacaciones o celebraciones veraniegas.
- Dietas inadecuadas: comidas ricas en grasas saturadas y sal, típico en vacaciones.
- Deshidratación: hay que tener también cuidado con los bebés que aún no saben hablar para pedirnos agua, así como en las personas enfermas y mayores que pueden pedir de forma rápida la hidratación. Deberemos darles agua frecuentemente y deben estar en lugares con aire acondicionado, frescos o a la sombra.
Prevención y cuidados del corazón en verano
Recomendaciones de la Sociedad Española de Cardiología (SEC) y la FEC
La SEC recomienda medidas específicas para proteger a los pacientes cardiovasculares durante los meses cálidos:
- Evitar ejercicio intenso en horas punta de calor: Practicar actividad física a primera hora de la mañana o al atardecer. icomem.es
- Monitorear el peso y la retención de líquidos en enfermos con insuficiencia cardiaca, para prevenir descompensaciones. icomem.es
- Control periódico de la presión arterial y ajuste de medicación si es necesario.
- Mantener dieta equilibrada: rica en fruta, verdura y baja en grasas saturadas y sal.
- No suspender tratamientos farmacológicos sin consultar al cardiólogo.
La FEC insiste en:
- Hidratación constante: Beber 2–2,5 L de agua al día y evitar bebidas alcohólicas o azucaradas que incrementen el riesgo de arritmias. fundaciondelcorazon.com
- Moderación en el consumo de alcohol: Especialmente si se combinan con exceso de sol y calor, factores que favorecen la aparición de fibrilación auricular y otras arritmias.

¿Qué hacer en caso de emergencia cardíaca?
Reconocer señales de alarma
Ante un dolor torácico intenso, sudor frío, náuseas o pérdida de conciencia, sospecha de inmediato un síndrome coronario agudo o arritmia grave. En España, los servicios de urgencias 112 deben activarse sin demora; cada minuto que pasa sin asistencia reduce drásticamente las posibilidades de supervivencia.
- Datos de gravedad en España: Según la campaña “Salvavidas” promovida por la SEC y la FEC, más de 500 pacientes ingresan anualmente en el hospital Santa Lucía por síndromes coronarios agudos (infarto de miocardio, angina inestable), con un promedio de edad de 66 años y alto índice de factores de riesgo (hipertensión, dislipemia, diabetes). cadenaser.com
Uso de desfibrilador de uso público y desfibrilador semiautomático
En los últimos años, el despliegue de desfibriladores semiautomáticos en espacios públicos ha mejorado la atención inmediata ante paradas cardíacas fuera de un centro sanitario.
- Localización y acceso: Muchos municipios y centros comerciales disponen de tótems con desfibriladores semiautomáticos (DESA), accesibles las 24 h en la vía pública.
- Conexión guiada: Al abrir el dispositivo, el equipo emite instrucciones auditivas para colocar los electrodos y administrar la descarga de forma segura.
- Auto monitorización: Estos aparatos llevan aut ochequeos frecuentes de batería y electrodos, garantizando su disponibilidad.
- Aumento de supervivencia: Aplicar una descarga en los primeros minutos tras una fibrilación ventricular puede elevar las probabilidades de vida hasta en un 70 %. fundaciondelcorazon.com
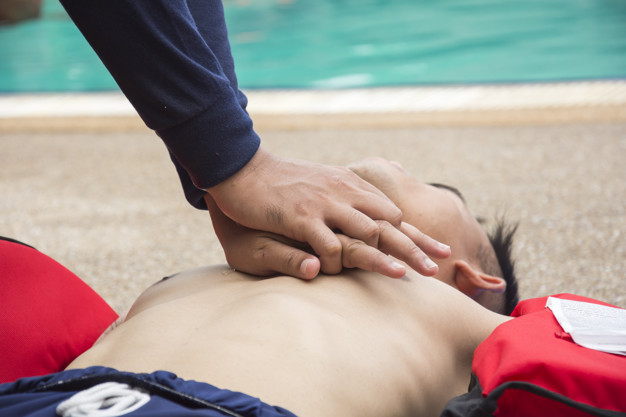
RCP y masaje cardíaco
Mientras llega el soporte profesional o si el desfibrilador tarda en usarse, es fundamental iniciar maniobras de reanimación cardiopulmonar (RCP):
- Compresiones torácicas: Coloca las manos en el centro del pecho del paciente, comprime fuerte y rápido (al menos 5–6 cm de profundidad) a un ritmo de 100–120 compresiones por minuto. gcardio.es
- Respiraciones de rescate (si se está entrenado): Tras 30 compresiones, da 2 insuflaciones boca a boca. Si no se dispone de mascarilla o no se siente seguro, prioriza solo las compresiones, pues mantienen la perfusión cerebral mejor que la parálisis total.
- Uso del desfibrilador: En cuanto el DESA esté listo, detén las compresiones, enciende el equipo y sigue las indicaciones para colocar los parches y, si el dispositivo lo ordena, pulsar el botón de descarga.
Formación en RCP y primeros auxilios
Tanto la Sociedad Española de Cardiología como la Fundación Española del Corazón ofrecen cursos presenciales y en línea para aprender reanimación básica, uso de desfibrilador semiautomático y atención a emergencias cardíacas.
- Beneficios de formarse: Saber reconocer una parada cardíaca, activar el 112 y realizar RCP temprana puede duplicar o triplicar las probabilidades de supervivencia. fundaciondelcorazon.comgcardio.es
- Dónde informarse:
- Fundación Española del Corazón: seña relevar cursos y guías en www.fundaciondelcorazon.com
- Sociedad Española de Cardiología: dispone de protocolos y campañas en www.secardiologia.es

